Prinsip Etika Penelitian Kesehatan
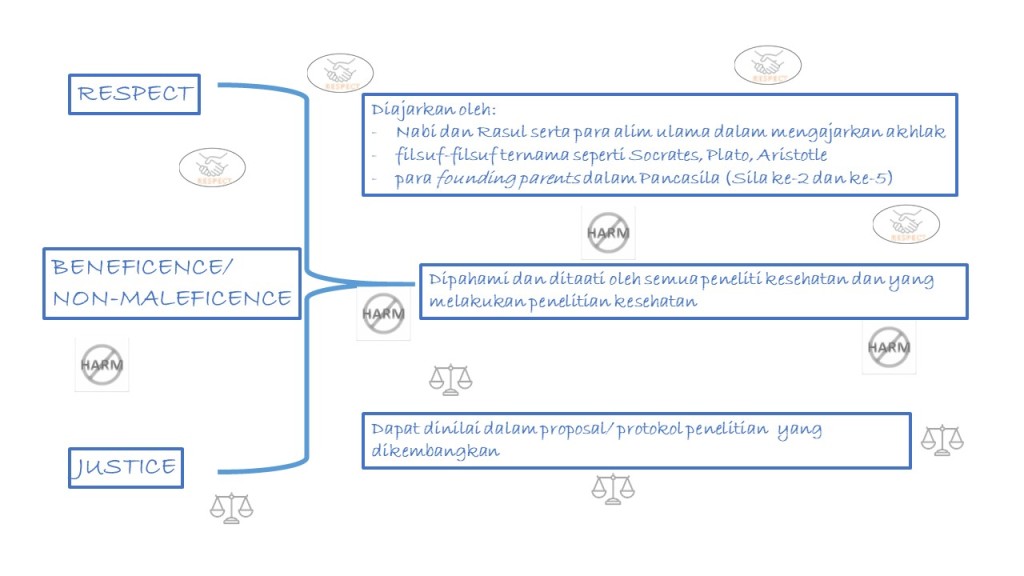
Dalam pembahasan sebelumnya sudah disinggung tentang prinsip menghormati (respect), berbuat baik (beneficence)/ tidak membahayakan subyek (non-maleficence/ do no harm) dan adil (justice). Setiap peneliti kesehatan harus memahami dan taat pada prinsip-prinsip tersebut dalam merencanakan dan menjalankan suatu penelitian. Hal ini dapat dinilai dalam proposal/ protokol penelitian yang dikembangkan. 1–3
Etika penelitian baru diatur pada tahun 1947 dalam Nuremberg Code, namun prinsip-prinsip tersebut sudah disampaikan oleh filsuf-filsuf ternama seperti Socrates, Plato, Aristotle sebelum Masehi. Lebih lama lagi para Nabi dan Rasul serta para alim ulama dalam mengajarkan akhlak juga mengajarkan prinsip menghormati, berbuat baik dan adil. Begitu juga ketika para founding parents merumuskan dasar negara sudah memasukkan ketiga prinsip tersebut dalam sila-sila Pancasila terutama sila ke-2 dan ke-5. Hal ini menunjukkan bahwa sifat manusia yang baik adalah ketika ketiga prinsip tersebut disamping prinsip-prinsip kemanusiaan lainnya harus dibawa dalam kehidupan sehari-hari, termasuk peneliti kesehatan ketika melakukan penelitian.4
Prinsip-prinsip etika penelitian kesehatan2–4:
- Respect (menghormati)
Dalam suatu penelitian kesehatan, peneliti perlu memberikan kebebasan kepada subyek penelitian untuk menentukan yang terbaik bagi dirinya dan menghormati martabat orang lain. Tidak diperkenankan memaksa, memberikan iming-iming (seperti hadiah, uang yang besar dll), terutama pada kelompok rentan seperti tahanan, anak-anak, orang tua, orang dengan gangguan jiwa, tentara dll. Maka perlu dipastikan dengan baik bahwa keikutsertaan subyek dalam penelitian adalah sukarela.
Subyek berhak mengundurkan diri baik kapanpun tanpa perlu memberikan alasan. Apabila ketika penelitian berjalan, peneliti menemukan adanya hal yang dapat mengganggu keamanan subyek ataupun penelitian menjadi tidak bermanfaat jika dilanjutkan, maka peneliti perlu segera menghentikan penelitian.5
- Beneficence (berbuat baik) dan non-maleficence (tidak membahayakan)
Peneliti harus menjelaskan dengan jujur apa saja risiko dan manfaat apabila subyek ikut serta dalam penelitian. Apabila penelitian melibatkan produk seperti obat, vaksin, jamu, tindakan medis maka dengan jujur dijelaskan efek produk pada penyakitnya dan efek samping apa saja yang mungkin ditimbulkan. Peneliti juga harus mempunyai kompetensi di bidangnya. Penelitian klinis harus dilakukan oleh dokter atau professional medis lainnya, penelitian terkait gizi harus dilakukan oleh ahli gizi dan lainnya. Untuk penelitian terkait uji klinik (obat, vaksin, tindakan medis) peneliti harus sudah lulus dan mempunyai sertifikat cara uji klinik yang baik (CUKB)/ good clinical practices (GCP).
Penelitian dianggap tidak memenuhi kaidah etika apabila manfaat yang didapatkan lebih sedikit dibandingkan risiko. Misalnya suatu uji klinik obat A (obat hipertensi baru) menurunkan tekanan darah 3 mmHg lebih cepat dibandingkan obat B (obat standar). Obat A diberikan melalui suntikan sedangkan obat B diminum. Maka risiko dari pemberian melalui suntikan lebih besar (risiko infeksi, alergi akan lebih cepat muncul, menimbulkan rasa nyeri di tempat suntikan, bisa menimbulkan keloid) dibandingkan risiko pada obat yang diminum (alergi muncul lebih lambat, mual, muntah). Maka penelitian obat A tidak etis apabila dilanjutkan.
- Adil (justice)
Prinsip adil dalam uji klinis dapat berupa kesetaraan obat uji. Artinya obat uji dan obat yang digunakan sebagai standar harus mempunyai efektifitas yang setara. Apabila obat uji diketahui lebih baik dari obat standar, maka prinsip adil tidak terpenuhi. Pada penelitian bukan uji klinis pengamatan pada kelompok yang satu harus sama dengan kelompok yang lain. Misalkan pada penelitian kasus control, peneliti mengamati kasus lebih lama dibandingkan pengamatan pada control maka prinsip adil tidak terpenuhi.
Prinsip dalam penelitian kesehatan harus dipegang teguh oleh seluruh peneliti maupun non-peneliti yang melakukan penelitian bidang kesehatan seperti mahasiswa, tenaga medis dll. Dengan bertumpu pada etika penelitian, maka ide-ide liar yang bisa menimbulkan bahaya pada subyek penelitian dapat dihindari.
Daftar pustaka:
1. Commission E, Stirton R. European Textbook on Ethics in Research and Syllabus on Ethics in Research. Vol. 7, Research Ethics. 2011. 74–75 p.
2. National Health Research Ethics Council (NHREC). Guideline on principles, processes and structures on ethics in health research. 2015;67.
3. Kemenkes. Pedoman dan Standar Etik Penelitian dan Pengembangan Kesehatan Nasional. Kementeri Kesehat RI [Internet]. 2017;1–158. Available from: http://www.depkes.go.id/article/view/17070700004/program-indonesia-sehat-dengan-pendekatan-keluarga.html
4. Londan BU. Research ethics handbook: philosophy, history and theory. 32015;
5. National Health Research Ethics Council (NHREC). Ethics in Health Research: Principles, Processes and Structures – 2015. Encuentro. 2010. p. 55–66.